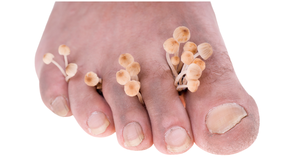

Dermatomykózy je označení pro mykózy kůže. Mykózy nehtů se odborně nazývají onychomykózy.
Nejčastějšími původci infekcí kůže, vlasové části, ochlupené části kůže a nehtů jsou dermatofyta. 90% všech onychomykóz (mykóz nehtů) na nohou a 50% všech mykóz nehtů na rukou je způsobeno dermatofyty. Za zánět v oblasti nehtového lůžka a jeho okolí (tento zánět se označuje jako tzv. paronychium) jsou též z 90% zodpovědná dermatofyta.
V drtivé většině evropských zemí je nejčastějším původcem mykóz kůže Trichophyton rubrum, který patří do skupiny dermatofytů. Mykózy nohou v historii nebyly až tak časté. Na zvýšení jejich výskytu má podíl právě Trichophyton rubrum, který se rozšířil po Evropě jednak v souvislosti se světovými válkami, jednak v souvislosti se zvýšením popularity cestování a sportu. Trichophyton rubrum navíc příliš nestimuluje lidskou imunitu, obranný systém těla tak na něj příliš nereaguje. V této souvislosti se využije vliv sekrece (vylučování) mannanu, který je součástí buněčné stěny houby. Mannan totiž potlačuje imunitní systém (buňkami zprostředkovanou obranyschopnost).
Mikroskopické vyšetření
V medicíně se používají především dva způsoby diagnostiky mykóz kůže a nehtů.
První z nich je mikroskopické vyšetření za použití KOH (hydroxidu draselného neboli draselného louhu).
Lékař vezme vzorek kůže (odloupnuté šupiny), kousek nehtu nebo vlas a vloží ho na podkožní sklíčko. Na vzorek kápne 20% KOH (hydroxid draselný) a obarví inkoustem. Pod mikroskopem pak pozoruje původce mykózy (větvená vlákna dermatofytů, spory kvasinek apod.). Hlavní výhodou tohoto vyšetření je rychlý výsledek, ale na druhou stranu neumožňuje přesné určení původce jako tzv. kultivační vyšetření.
Kultivační vyšetření
Druhým široce rozšířeným vyšetřením je právě kultivace.
Kultivační vyšetření provádějí mikrobiologická pracoviště. Mikrobiologové "pěstují" původce mykózy na speciálním agaru (tzv. Sabouraudův glukózový agar s příměsí antibiotik). Toto "pěstování" však trvá určitou dobu - v případě kvasinek 2-3 dny, v případě dermatofytů 2-3 týdny. Mikrobiologové pak určí původce s větší přesností. Navíc mohou určit tzv. citlivost na antimykotika. K houbovým mikroorganismům přidají antimykotika (léky určené k léčbě mykóz) a sledují, jak zapůsobí na původce mykóz. Podle toho mohou určit, který lék je u daného pacienta pro léčbu vhodný a který naopak nevhodný (daný původce mykózy je na lék tzv. rezistentní, léčba takovým přípravkem by tedy nefungovala).
Kultivační vyšetření však má, kromě velké časové náročnosti, také obvykle nevýhodu v horším záchytu původce, než má mikroskopické vyšetření (původce mykózy nemusí být "vypěstován"). Kultivační vyšetření má totiž senzitivitu 59%, mikroskopické vyšetření 80% - to znamená, že pokud někdo trpí mykotickým onemocněním, je úspěšnost, s jakou je původce nalezen, v případě kultivace 59% (a tedy 41% je falešně negativních, to znamená, že i přesto, že dotyčný onemocnění má, v kultivaci se nic nezachytí) a v případě mikroskopie 80% (ve 20% se původce nepodaří zachytit).
Pro zajištění původce mykózy je nutné, aby nebyly nehty měsíc před odběrem ničím ošetřovány. Dále by nehty neměly být ničím nalakované nebo naopak čerstvě odlakované. V případě kůže je doba bez ošetření alespoň deset dní. Různé prostředky by totiž mohly zabránit úspěšnosti kultivačního vyšetření, brání totiž růstu vyvolavatele mykózy.
Infekce kůže dermatofyty se obecně nazývá tinea, ale stejně se dá použít i název dermatofytózy. Lékaři pak podle lokalizace název ještě doplňují. Tinea pedis je označení dermatofytózy nohou, tinea faciei je dermatofytová infekce na obličeji. Tinea inquinalis trápí postiženého v tříslech a na vnitřní ploše stehen, může se šířit na hýždě, oblast genitálií (například šourek) a břicho.
Mykózy kůže a nehtů mají plíživý nástup i průběh. Dermatofyta se totiž po uchycení od místa poškození šíří velmi pomalu.
Záněty nehtů způsobená dermatofyty postupují většinou od okraje nehtu směrem k nehtovému lůžku. U kandidových paronychií (zánětu nehtového lůžka způsobeného kandidami) postupuje infekce naopak od nehtového lůžka.
Mykóza nohou (tinea pedis) je nejčastější mykózou. Mykózou nohou trpí 20% až 70% všech lidí. Nejčastěji se vyskytuje v prostoru mezi třetím a čtvrtým prstem, později se šíří i na ostatní meziprstní prostory.
Mykóza má různé typy projevů. U jednoho (tzv. intertriginózní typ) vznikají ragády (bolestivé trhlinky kůže) a kůže je macerovaná (jakoby vyluhovaná, rozmáčená). V případě jiného (tzv. skvamózně hyperkeratický typ) dojde ke ztluštění svrchní části kůže (tzv. hyperkeratóza) na patách, okrajích plosek a na koncích prstů, někdy může dojít k olupování celého chodidla.
Mykóza nehtů je velmi časté onemocnění rozšířené po celém světě. Více než polovina postižení nehtů je způsobena nebo doprovázena mykózou. Četnost onemocnění roste s věkem.
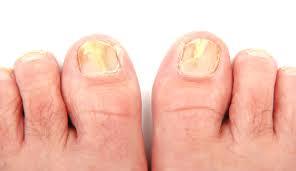
Mykózu nehtů způsobenou dermatofyty obvykle předchází roky zanedbané onemocnění - tinea pedis (mykóza nohou způsobená dermatofyty). Mykóza nehtů způsobená kvasinkami se naopak objevuje často u nehtů postižených tzv. primární onycholýzou, při níž dochází k odloučení nehtové ploténky od lůžka. K tomuto odloučení může dojít například na rukách po jejich dlouhodobém máčení ve vodě či v roztocích čisticích prostředků, může k němu dojít ale i bez zjevné příčiny.
Onemocnění se vyvíjí velmi pomalu. Doba, za kterou se onemocnění projeví, může být dvacet let i více. K propuknutí viditelné formy onemocnění může přispět zhoršená imunita, diabetes mellitus (cukrovka), zhoršení cévního zásobení končetiny (ischemická choroba dolních končetin,....) apod.
Nehtová ploténka změní barvu, ztratí lesk, dojde k jejímu ztluštění. Nehet se láme, třepí a nehtová ploténka se může částečně odloučit od lůžka.
Mykotické onemocnění kůže zvyšuje riziko erysipelu neboli růže. Vstupní branou pro bakterii, která růži způsobuje (Streptococcus pyogenes), bývají často ragády po mykózách či eroze (povrchové poškození zasahující do pokožky). Nejčastěji růže postihuje bérec a obličej (v případě obličeje jsou vstupní branou trhlinky kolem nosního vchodu, ragády v okolí ušních boltců či odřeniny).
Růže je akutní celkové onemocnění. Příznaky jsou nejdříve celkové, nemocného trápí vysoká teplota, bolesti hlavy, bolesti kloubů, třesavka, nevolnost, zvracení a celková schvácenost. Za několik hodin až za den se objeví i kožní příznaky - místo vstupu zarudne a oteče, plocha zánětu se rychle šíří a je ohraničena plamenitými (jazykovitými) výběžky. Jazykovité výběžky jsou projevem zánětu lymfatických (mízních) cév (tzv. lymfangoitidy).
Růže vyžaduje celkovou léčbu - nejčastěji lékař předepíše pacientovi penicilin.